
視網膜是眼睛內部負責感光的重要組織,位於眼球後方,作用類似相機的感光底片。當光線進入眼球後,會聚焦在視網膜上,由視網膜將光訊號轉換為神經訊號,再透過視神經傳送到大腦,由大腦視覺皮質區進行影像解析與校正,使我們看到正常的影像。
視網膜厚度僅約300–350微米,是人體非常薄且脆弱的組織。它需要大量血液循環來維持正常功能,一旦受到損傷通常難以完全恢復,因此早期發現與治療十分重要。
視網膜檢查包含基本視力與眼壓檢查、裂隙燈檢查,以及進階影像檢查如 OCT 眼底斷層掃描、彩色眼底攝影、超廣角眼底攝影與 Angio OCT 等,以協助醫師評估黃斑部、視神經與視網膜血管健康狀況。
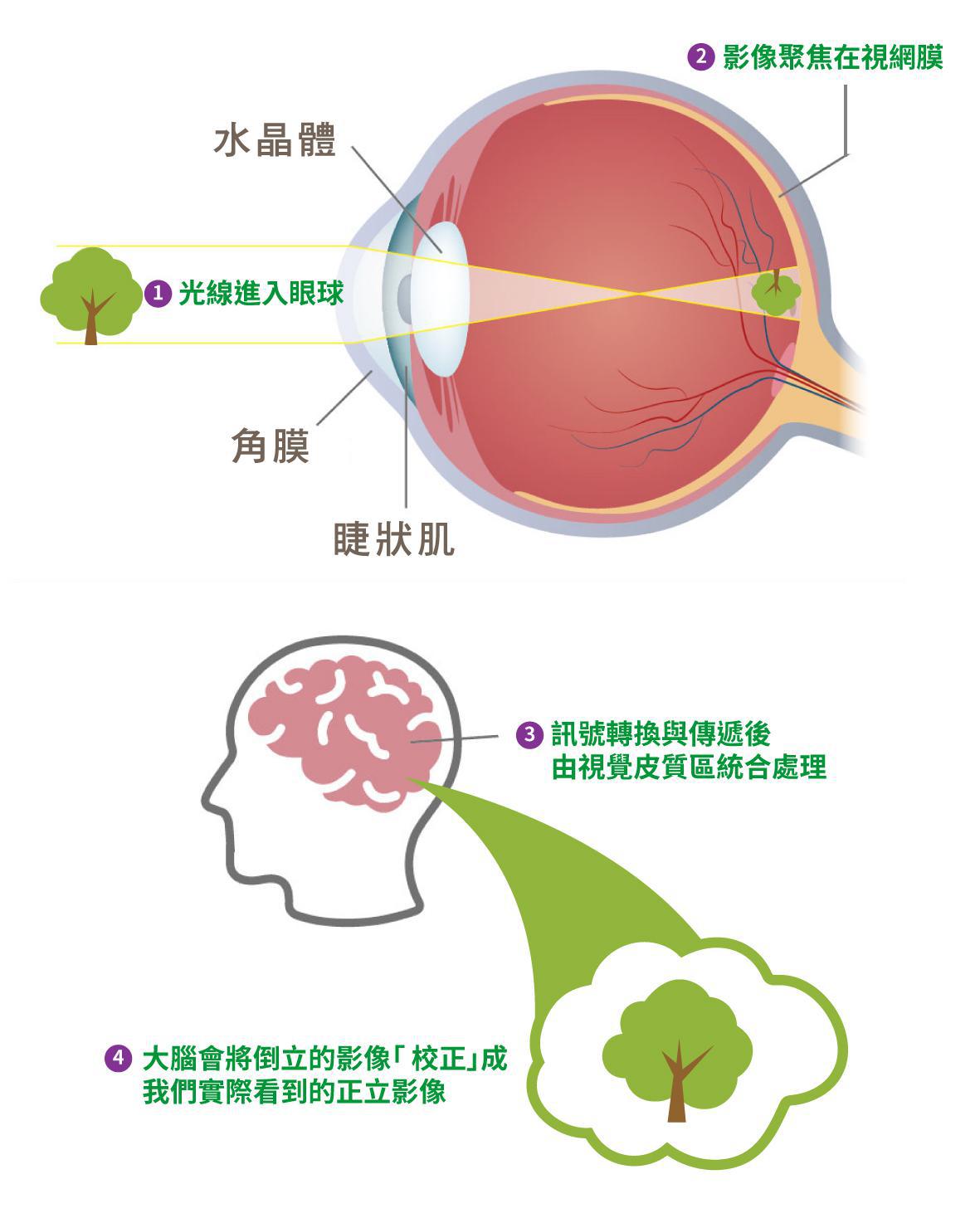
視網膜就像眼睛的「感光底片」,負責把光線轉成影像傳給大腦。
1. 光線進入眼球
2. 影像聚焦在視網膜,此時影像呈現倒立
3. 訊號轉換與傳遞到大腦,由視覺皮質區統合處理
4. 大腦會將倒立的影像「校正」成我們實際看到的正立影像
1. 非常薄、很脆弱
視網膜僅有300–350 μm厚,容易受損
2. 供應血流高,需要良好循環
視網膜需要豐富的血液供應維持正常功能
3. 一旦受損,多為不可逆
視網膜受損後難以完全恢復,早期發現很重要
視網膜一旦受損,通常不能完全恢復,因此早期發現=保住視力關鍵

高血壓:血管變硬、出血
糖尿病:血管滲漏、增生血管
高血脂:血管阻塞

眼軸太長:視網膜拉薄,易形成破洞與剝離

黃斑部病變:中心視力受影響
視網膜退化:隨著年齡自然萎縮

撞擊、手術後罕見併發症等等

葡萄膜炎:引起視網膜傷害
自體免疫疾病
病毒感染

家族史:遺傳性視網膜退化
網膜是內襯在眼球後壁的一個薄而纖細的感覺組織層,是眼球最主要、最關鍵性的組織,它是視功能(包括光覺、形覺、色覺)的策源地,是光刺激轉化成視覺神經衝動的所在。
它的特殊性在於:
1.結構複雜:分10層組織、3種神經元和二套血管供養系統。
2.組織脆弱:厚度最薄,黃斑區及鋸齒緣最薄處的厚度約0.08-0.09㎜,靠視乳頭處最厚約0.4㎜易遭損傷破壞。
3.代謝旺盛:耗氧量及糖分解力超過身體中任何其他組織。因此,視網膜易受各種病理因子的損害而產生多種的視網膜疾病。
視網膜病變有多種類型,每種都有不同的成因和症狀,以下是六種常見類型:
糖尿病視網膜病變
最常見類型:血糖高
→ 血管滲漏 → 出血 → 黃斑部水腫 → 視力下降
糖尿病視網膜病變約發生於 40% 的糖尿病患者,罹病時間越久風險越高,是台灣中老年人失明的首要原因,其失明機率更是一般人的 25 倍。長期血糖控制不良會破壞視網膜血管,造成黃斑部水腫與玻璃體出血。反覆出血會形成疤痕(纖維化),使視網膜變形,甚至被牽引剝離而導致失明。
1.何謂糖尿病性視網膜症?
糖尿病造成滋養視網膜的血管退化,使血管變得脆弱、滲漏液體或血液,甚至形成易破裂的新生血管,進而損害視網膜結構與功能。
2.視網膜損傷如何影響視力?
視網膜是光線聚焦後形成影像的地方,訊號再由視神經傳至大腦。當血管滲漏或在網膜上形成痂塊,就會干擾光線傳遞,使影像模糊。
3.罹患族群與病程
會罹患糖尿病網膜症的病人通常都有很長的糖尿病病史,約 60% 患者糖尿病超過 15 年後會出現血管病變。幼年型糖尿病患者更容易在年輕時即出現視網膜病變。雖然只有少部分會造成嚴重視力損害或失明,但糖尿病仍是美國成人失明的最主要原因,其失明風險為非糖尿病者的 25 倍。
4.兩大類型的糖尿病視網膜病變
(1)背景性視網膜症(早期)
網膜血管發生病變,有些變細、有些形成囊狀膨大,導致滲出與出血,引起網膜水腫或沉澱物堆積。
約 80% 患者在此階段視力不會嚴重受損,病情也不一定惡化。但若滲出物累積在黃斑部,可能造成中心視力模糊,閱讀、看東西不清楚,並可能逐漸惡化。
(2)增殖性視網膜症(嚴重)
網膜表面長出脆弱的新生血管,容易破裂造成玻璃體出血,使原本透明的玻璃體變混濁,光線無法正常通過而扭曲成像。
出血後產生的疤痕組織可能牽引網膜,使其從眼球後壁被拉離而導致視網膜剝離。此外,虹彩也可能出現新生血管,引發新生血管性青光眼,造成嚴重視力喪失甚至失明。

高度近視
眼球過長
→ 視網膜拉薄、萎縮、出血
台灣有「近視王國」之稱,尤其五、六百度以上高度近視最常見。而視網膜剝離和近視有著密切的關係,高度近視很容易引發視網膜剝離,一般正常人發生視網膜剝離的機會約萬分之一,而高度近視者危險性增加十倍。
高度近視者的眼球被擴大拉長,眼球壁變薄也愈脆弱,先會產生破洞,再慢慢滲水至視網膜下方產生剝離現象。
視網膜剝離有兩個前驅症狀:
1.閃光幻視
即在視網膜無光線的刺激時仍見閃光,乃由玻璃體牽引視網膜而引起。
2 .周邊視野突然出現一群浮動黑點
是因為視網膜破裂時產生微小玻璃體出血引起。接著會產生進行性的視野缺損,其範圍與視網膜剝離部位相對應,或視力減退。
視網膜剝離初期常無症狀,且多只有單眼病變,一眼正常,常讓人忽略。高度近視者應有定期檢查視網膜的習慣,否則不經意碰撞,都可能讓視網膜剝離,若早期發現,治療效果良好。

視網膜靜脈栓塞
血管被堵住
→ 出血、黃斑水腫,視力急降
視網膜靜脈栓塞,俗稱「眼中風」,是一種常見的視網膜血管疾病。是因視網膜內的靜脈被阻塞,導致血液無法順利回流,使血管壓力升高、破裂或滲漏的一種視網膜血管疾病。
靜脈阻塞後,血流受阻造成網膜腫脹、出血或缺氧,尤其黃斑部受影響時,會使閱讀、看人臉等中央視力明顯變差。
視網膜分支靜脈阻塞 (BRVO):
阻塞發生在視網膜較小的分支靜脈,通常在動靜脈的交叉點。
影響範圍較小,視力損失通常較輕微,有時可能沒有明顯症狀。
視網膜中央靜脈阻塞 (CRVO):
阻塞發生在主要的中央靜脈,會影響整個視網膜的血液引流。
通常會導致視力突然下降,且影響範圍較大。
視網膜靜脈栓塞常與以下因素相關:
1.高血壓
2.糖尿病
3.高膽固醇
4.青光眼
5.年齡增加(常見於 50 歲以上)
這些狀況會影響血管健康,使靜脈更容易阻塞。

黃斑部病變
老人最常見:
中心視力受影響,看東西變形或模糊
黃斑位於視網膜中央,是負責中央視力與細節辨識的關鍵區域,例如閱讀、辨識人臉、看手機或電腦螢幕。黃斑部病變指這個區域受損,會導致中心視力下降或變形,但周邊視力通常不受影響。
主要類型
1.乾性黃斑部病變(Dry AMD)
最常見,約占黃斑部病變 85–90%。
視網膜下方慢性沉積物(類黃斑斑點,drusen)累積,造成視網膜營養供應不足。
病程進展緩慢,早期可能無症狀,晚期會出現中心視力模糊、閱讀困難或直線看起來微微扭曲。
2.濕性黃斑部病變(Wet AMD)
約占黃斑部病變 10–15%,但進展迅速且視力喪失明顯。
特徵是視網膜下出現新生血管,血管脆弱易滲漏液體或出血,導致黃斑水腫或瘢痕形成。
症狀包括中心視力快速下降、物體變形(直線呈波浪狀)、閱讀或辨識細節困難。
高風險族群
1.年齡 ≥50 歲者,年紀越大風險越高
2.吸菸者
3.家族中有黃斑部病變病史者
4.高血壓、心血管疾病患者
症狀
1.中心視力模糊或喪失,影響日常生活
2.直線物體看起來扭曲或彎曲( metamorphopsia)
3.顏色辨識可能稍受影響
4.早期症狀不明顯,患者可能未察覺

視網膜剝離
緊急狀況:
像「窗簾蓋下來」,需要立刻處理
視網膜剝離時不痛不癢,但會看到一大片黑影或看東西時影像扭曲,視力減退或色調改變,有的人還會有一些前驅徵兆例如看到黑點、黑影、蜘蛛絲或黑雲在眼前飄動或眼前突現閃光,即使眼睛閉起來時也會感覺得到;少部分患者會有視野缺損的症狀。
視網膜剝離依致病因不同,可分為三大類:
1.裂孔性視網膜剝離
臨床上最常見,和高度近視及眼球老化有著密切的關係。它的產生為先有視網膜裂孔形成,接著玻璃體(充滿於眼球內部的一種類似生雞蛋蛋白的膠狀物)由此裂孔進入視網膜下方,使它和色素上皮層分開而產生視網膜剝離。裂孔的產生多半在周邊的視網膜,因為此處的視網膜在胚胎發生時就較晚形成,比中央部分來得薄,加上血液循環也較差,所以較易造成致病性的周邊視網膜退化。
2.牽引性視網膜剝離
它是因為視網膜表面有異常的纖維組織增生,收縮造成牽引的力量,將視網膜和底下的色素上皮層分開。最常見的原因是增殖性糖尿病視網膜病變,其他的例子有眼球外傷和早產兒視網膜症等。
3.滲出性視網膜剝離
臨床上比前二者較少見。當有厲害的眼球內部發炎時,血管會漏出大量滲出液聚積在視網膜下方,而造成視網膜剝離,例如後鞏膜炎,原田(Harada)氏症,及眼球內腫瘤等。

視網膜裂孔
是視網膜剝離的前兆
及早雷射可避免惡化
視網膜裂孔是指視網膜上出現的小破洞,常見於高度近視或老化族群,也可能因眼外傷、眼內手術或眼內發炎而發生。裂孔通常發生在周邊視網膜,早期可能不影響視力,但若裂孔未及時治療,眼球內玻璃體液可能滲入裂孔下方,引發視網膜剝離,進一步威脅中心視力。
發生原因
1.玻璃體退化與牽拉:隨年齡增長,玻璃體逐漸液化收縮,後玻璃體膜與視網膜之間的黏著力減弱,牽拉脆弱視網膜易形成裂孔。
2.高度近視:眼軸拉長使視網膜變薄,脆弱處容易裂開。
3.眼外傷或手術:眼球或頭部受撞擊、白內障手術或眼內發炎都可能造成局部視網膜破裂。
4.周邊視網膜退化:萎縮或變薄處容易產生裂孔
症狀
1.突然出現閃光感
2.眼前漂浮黑影或點狀浮動物
3.視野出現部分暗影或遮蔽
若出現上述症狀,應立即就醫,因為裂孔可能迅速演變為視網膜剝離。
「沒有痛」不代表沒問題。很多視網膜病變完全不痛,但仍然可能導致嚴重的視力損失。

視力模糊
視力逐漸變得模糊不清,尤其在光線不足的情況下

視野缺損
視野中出現黑影,像被窗簾蓋住一部分

飛蚊增多
眼前突然出現更多黑點或陰影,尤其在看明亮背景時

閃光感
在黑暗中也看到亮光,或眼前有閃電般的光

影像扭曲
看直線變成彎曲,物體形狀發生變形

眼前霧霧的
視覺清晰度下降,像隔著一層霧
| 基本檢查項目 | 特殊檢查項目 |
|
✔自動驗光儀 ✔OCT眼底斷層掃描 -黃斑部掃描 ✔彩色眼底照相 -眼底照相 ✔Angio OCT -黃斑部血管密度採集及分析 |
✔視野檢查 |
定期進行適當檢查可早期發現視網膜病變,提高治療成功率

視網膜基本結構檢查
散瞳眼底鏡/間接眼底鏡查看視網膜有無出血、破洞、剝離
✔最基本的視網膜檢測

眼底攝影
記錄視網膜外觀,長期追蹤糖尿病、高度近視很重要
✔視覺化記錄視網膜狀態

分析眼底血管攝影
分析血管是否滲漏或阻塞
✔判斷病變活性、治療方向

OCT檢查
光學同調斷層掃描,像眼睛的MRI,可看黃斑部厚度、積水、膜、裂孔以及視神經狀態
✔評估黃斑部與視神經是否受損

視野檢查
評估中心與周邊視力受損程度,對黃斑病變與糖尿病視網膜病變追蹤非常重要
✔檢測視野缺損情況

┃高度近視每半年檢查一次
┃50歲建議每年一次眼底檢查
┃糖尿病患者滿一年即開始定期追蹤

┃用眼30分鐘,休息5-10分鐘
┃避免長時間盯著螢幕
┃保持適當的閱讀距離與光線

┃深綠蔬菜:葉黃素、玉米黃素
┃堅果類:維生素E
┃DHA、維生素A、β-胡蘿蔔素、維生素C、花青素
視網膜健康的關鍵:
┃血糖(A1c<7%)
┃血壓(<130/80)
┃血脂(LDL控制)

┃打球、騎車等運動建議戴護目眼鏡
┃避免強烈撞擊(視網膜薄容易裂)
┃注意眼部衛生,避免感染

┃抽菸會惡化黃斑部
當發生以下狀況要即刻就醫:
飛蚊暴增 視線扭曲
閃光感 視野突然缺角
視網膜病變的關鍵特點
通常「不痛、沒感覺」
但一旦惡化 → 視力不可逆!
早期發現、早期治療非常關鍵!